인더뉴스 권지영 기자ㅣ 하지정맥류 치료를 위한 레이저와 고주파 시술이 실손의료보험에서 다시 보장받을 수 있게 된다. 그동안 “하지정맥류 레이저 시술 등은 치료 목적으로 볼 수 없다”는 의견이 제기되면서 지난 1월부터 실손보험 보장범위에서 제외됐다. 하지만, 치료목적이 확인된 경우에 한해 보험금이 지급된다.
이와 함께, 올해 1월 이후 실손보험 신규 가입자들도 하지정맥류 레이저 치료 등에 대한 보험 혜택을 받을 수 있을 전망이다. 금감원은 실손보험 표준약관 개정과 별개로 신규 가입자 중 하지정맥류 보험금을 청구한 경우 보장받을 수 있도록 보험사에 권고한다는 계획이다.
 28일 금융당국과 보험업계에 따르면 금융감독원은 최근 실손보험에서 하지정맥류 레이저 시술 등을 보장 대상에 포함하기로 결정하면서 표준약관 개정 작업에 들어갔다.
28일 금융당국과 보험업계에 따르면 금융감독원은 최근 실손보험에서 하지정맥류 레이저 시술 등을 보장 대상에 포함하기로 결정하면서 표준약관 개정 작업에 들어갔다.
금감원은 보험업법 시행세칙에 따라 이 날 중으로 표준약관 개정에 대해 홈페이지에 40일 동안 예고기간을 거쳐 오는 11월 경 완료할 예정이다.
하지정맥류는 다리에 있는 정맥이 부풀어 올라 피부 밖으로 울퉁불퉁하게 튀어나오는 질환이다. 동반되는 증상으로는 통증, 경련, 혈관염, 혈전 등이 있다.
금감원은 지난 1월 실손보험 표준약관에서 하지정맥류 치료에 대해 국민건강보험 요양급여 대상 수술법 또는 치료방법을 제외한 나머지(레이저, 고주파 등 포함)에 대해 보장하지 않기로 변경했다. 이후 보험사들은 이 약관을 사업자별 개정약관에 포함시켰다.
금감원에서 하지정맥류 등과 같은 일부 비급여 항목을 보장에서 제외한 것은 일부 과잉진료로 인해 실손보험의 손해율이 높기 때문이다. 최근 5년간 보험사의 실손보험 손해율은 120%까지 치솟고 있으며, 이 중 실손 비급여 항목에 대한 지급 보험금은 전체 지급 보험금의 68%를 차지한다.
사정이 이렇자, 금감원은 하지정맥류의 레이저와 고주파 시술을 치료 목적으로 보기 어렵다고 판단해 보장에서 제외했다. 이후 의료계에서 (다리의)혈류 속도를 나타내는 초음파 진단에 따라 치료 목적을 증명할 수 있다는 의견이 나왔고, 금감원은 이를 반영해 레이저 시술 등을 실손보험에서 보장하기로 결정했다.
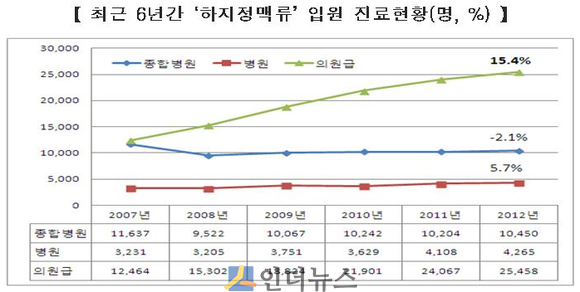
하지정맥류 환자는 매년 꾸준히 늘고 있다. 건강보험공단에 따르면 지난 6년간(2007-2012년) 2만명이 늘었고, 매년 3.2%씩 증가했다. 또한 하지정맥류로 입원진료를 받은 환자 비율도 꾸준히 높아져 지난 2012년엔 15.4%에 달했다.
오는 11월 경 실손보험 표준약관이 개정되면 올해 가입한 신규 계약자들도 보험 혜택을 받을 수 있을 것으로 보인다. 가령, 1월 이후 가입자 중 올해 안에 하지정맥류 레이저 시술을 받았거나 향후 받을 경우 치료 목적에 해당되면 보험금을 청구할 수 있다.
치료 목적이 분명한 하지정맥류 레이저 시술 등에 대해선 기존 계약자(1월 이전)와 신규 계약자(1월 이후)가 동일한 보장을 받게 돼 사실상 소급적용에 해당된다. 금감원은 표준약관 시행 시기에 맞춰 보험금 지급과 관련된 내용을 담은 가이드라인을 개별 보험사에 권고할 예정이다.
금감원 관계자는 “하지정맥류 레이저 시술 방법은 그동안 외모 개선이냐 치료 목적이냐는 의견이 분분했지만, 합당한 기준이 마련돼 다시 보장하기로 했다”면서 “이 과정에서 보험사들의 동의를 구했고, 1월 이후 신규 가입자 한해서는 각 사별로 보험금 지급 가이드라인이 만들어질 것”이라고 말했다.






![[iN The Scene] 이억원 금융위원장 코스피 4000 돌파 “새로운 도약 출발점”](https://www.inthenews.co.kr/data/cache/public/photos/20251044/art_17615676200702_514d97_120x90.jpg)












